
آیا جراحی صرع مقاوم به درمان بهترین راهکار مقابله با این اختلال است؟
بروز اختلال سیستم اعصاب مرکزی در تمامی سنین و در هر جنسیتی امکان دارد، رخ دهد. این اختلال که تشنج، رفتارهای غیر عادی و گاه از دست دادن هوشیاری را در پی دارد، صرع نامیده می شود. به منظور کنترل این مشکل بنا به شدت و نوع آن، درمان دارویی و یا جراحی پیشنهاد می شود. جراحی صرع مقاوم به درمان راهکاری است که پس از شناسایی این بیماری، ضروری می باشد. عوامل متعددی می تواند، این بیماری مزمن مغزی را منجر شود. اختلال در سیستم اعصاب مرکزی ممکن است دوره ای و یا موقت رخ دهد. پیشرفت داروهای ضد صرع نیز نتوانسته از بروز اختلال مقاوم به درمان جلوگیری به عمل آورد.
صرع مقاوم به درمان چیست؟
فهرست مطالب
Toggleاتحادیه ILAE این نوع صرع را به عنوان شکست خوردن دو برنامه درمانی مناسب در راستای دستیابی به پایداری و رهایی از تشنج به مدت بیش از یک سال، تعریف می کند. با توجه به مقاومت دارویی این اختلال، جراحی صرع مقاوم به درمان راهکاری الزامی می باشد. بر مبنای این تعریف جهت ارزیابی صحیح بیمار، میبایست داروهای تشنج متناسب با نوع صرع فرد، قابل تحمل برای وی و به صورت تکی یا ترکیبی آزمایش شوند. تشخیص این نوع صرع اهمیت بالایی داشته و میبایست تمامی گزینه های درمانی مدنظر قرار گیرند. بر طبق آمار حدود 25 درصد از بیماران، این نوع صرع را تجربه می کنند. اگرچه در این نوع صرع ممکن است به طور موقت بهبودی حاصل شود اما عمدتا مجدد بروز می کند.
روش های تشخیص صرع مقاوم به درمان
پیش از جراحی صرع مقاوم به درمان میبایست تشخیص آن به درستی انجام گیرد. بدین منظور راه های زیادی در مقابل پزشکان جراح صرع گسترده است. پس از پرسیدن سوالات از بیمار و ارزیابی اولیه، آزمایش الکتروانسفالوگرام انجام می شود. طی این آزمایش به واسطه قرار دادن الکترود بر پوست سر، صورت می گیرد که طی آن فعالیت مغز اندازه گیری می شود. سی تی اسکن و ام آر آی دیگر آزمایشاتی است که به منظور تشخیص دقیق تر انجام می گیرد. در صورت نیاز به جراحی صرع مقاوم به درمان، پزشک آزمایشات بیشتری را مدنظر قرار می دهد تا از نقطه شروع تشنج اطمینان حاصل کند. آزمایش داروهای مختلف بر روی بیمار و دریافت گزارشات مداوم از شرایط وی پس از مصرف داروهای مختلف، پزشکان را در تشخیص یاری می رساند.
علائم صرع چیست؟
به طور کلی مشاهده علائم زیر نشان دهنده ابتلا به این بیماری می باشد.
- تشنج
- حرکات لرزشی
- از دست دادن هوشیاری
- عدم کنترل روده یا مثانه
- خیره شدن
- افتادن
- سفتی عضلانی
بروز حمله در حین مصرف دارو، می تواند حاکی از صرع مقاوم به درمان باشد.
روش های درمان صرع مقاوم به درمان
جراحی صرع مقاوم به درمان محتمل ترین راهکار مقابله با این بیماری می باشد. روش های مرسوم جراحی صرع شامل رزکتیو، تسکینی، تحریک عصبی و غیره است. اگرچه پیش از این انتخاب، داروهای صرع جهت اطمینان از مقاومت بیمار نسبت به درمان تجویز می شوند. مصرف داروها به تنهایی و یا به صورت ترکیبی انجام می شود. داروهای صرع شامل:
- گاباپنتین
- لاموتریژین
- لوتیراستام
- اکس کاربازپین
- تیاگابین
- توپیرامات
- زونیساماید
پس از عدم نتیجه دهی این داروها و آزمایشات متعدد و تشخیص صرع مقاوم به درمان، راهکارهای زیر ارائه می شود:
1. جراحی صرع رزکتیو
در جراحی صرع مقاوم به درمان، قسمتی از مغز که منشاء وقوع تشنج می باشد را طی فرایند جراحی خارج می کنند. محل جراحی رزکتیو، در قسمت لوب تمپورال است. کاندید مناسب این نوع جراحی میبایست از شرایط زیر برخوردار باشد:
- آن بخشی از مغز که منشاء اصلی بروز حملات می باشد، به وضوح مشخص است.
- قسمتی از مغز را که به عنوان منشاء تعیین شده، باید بتوان با ایمنی کامل از بین برد. تنها میزان حداقل ریسک، برای انجام جراحی صرع مقاوم به درمان قابل قبول می باشد. در صورت ارزیابی خطرات بیشتر و یا حتی متوسط، این جراحی توصیه نمی شود.
احتمال بهبودی پس از عمل
پس از انجام جراحی احتمال رهایی از تشنج متغیر بوده و به ساختارهای مغز بیمار وابسته است. بنابراین در هر بیمار احتمال بهبودی کامل متفاوت بوده و نتیجه یکسانی را نمی توان انتظار داشت. به عنوان نمونه در بیماران با منشاء تشنجی لوب تمپورال، میزان رهایی از تشنج 50 تا 70 درصد تخمین زده شده است.
جراحی صرع مقاوم به درمان کم تهاجی
با پیشرفت فناوری لیزر می توان جراحی رزکتیو را به شیوه کم تهاجمی تری انجام داد. در این شیوه متخصص مربوطه، ناحیه منشاء تشنج در مغز را به واسطه لیزر می سوزاند. اگرچه به کار بردن این تکنیک در تمامی مبتلایان قابل اجرا و موثر نیست.
2. جراحی تسکینی
این شیوه از جراحی صرع مقاوم به درمان، به عنوان راهکاری محافظه کارانه شناخته می شود. در این جراحی مسیر خروج ترشحات صرع، مسدود می گردد. متدهای به کار رفته در این شیوه شامل کالوسوتومی کورپوس، قطع زیرپیال و غیره است. برای بیمارانی که جراحی موفقیت آمیزی نداشته و یا کاندید مناسب جراحی نیستند این شیوه می تواند انتخاب مناسبی جهت تسکین و کاهش حملات باشد.
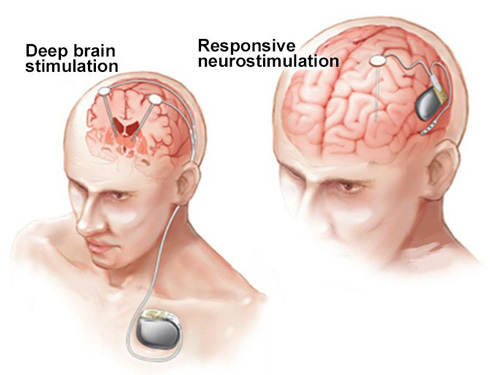
3. تحریک عصبی
این روش با تعبیه دستگاه ویژه ای، درون پوست قفسه سینه انجام می گیرد. اقدامات آن شامل:
- تحریک عصب واگ
- تحریک عمقی مغز
- تحریک عصبی ریسپانسیو و غیره
4. درمان متابولیکی خاص
در کنار جراحی صرع مقاوم به درمان راهکارهای دیگری نیز جهت کمک به مبتلایان ارائه شده است. منشاء متابولیکی بروز این اختلال عمدتا غیر معمول است. شناسایی این شرایط غیر مرسوم جهت ارائه راهکار درمانی خاص و بهبود تغییرات متابولیک بدن الزامی است. یکی از راهکارهای درمان متابولیکی، رژیم کتوژنیک می باشد که جهت جبران کمبود GLUT1 تجویز می شود. در این درمان از پیریدوکسین یا پریدوکسال 5 فسفات برای بهبود صرع وابسته به ویتامین و مکمل کراتین در درمان سندروم های کمبود کراتین استفاده می شود.
5. علل ژنتیکی خاص
شناسایی ریشه های ژنتیکی، پزشک را در انتخاب بهترین نوع درمان و اجتناب از جراحی صرع مقاوم به درمان در راستای کاهش ریسک و ایمنی بیشتر برای بیمار، یاری می کند. به عنوان نمونه، در سویه های بیماریزا SCN1A نباید داروهای اکسکاربازپین، کاربامازپین یا فنی توئین، تجویز شود. از سوی دیگر در سویه های بیماریزا SCN2A و SCN8A داروهای نامبرده بسیار موثر هستند. آزمایش های بالینی، دیگر راه درمانی است که در راستای برطرف سازی مشکل ناشی از ژنتیک، موثر بوده و بهبود یادگیری، رشد و کاهش حملات را در پی دارد.
6. ایمونوتراپی
دیگر راهکاری که در شرایط عدم امکان جراحی صرع مقاوم به درمان برای مقابله با این اختلال مطرح شده، ایمونوتراپی می باشد. اخیرا فرایندهای التهابی به عنوان منشاء برخی از انواع صرع شناخته شده اند. جهت خنثی کردن این فرایندها داروهای موثری وجود دارد که استفاده از آنها بهبود و موفقیت درمان را برای بیماران به همراه داشته است. ملاحظات مربوط به این درمان، عوارض جانبی ناشی از آن است که احتیاط لازم میبایست در هنگام مصرف رعایت گردد.
عوارض جراحی صرع مقاوم به درمان
بررسی بهبودی بیمار بعد از انجام جراحی توسط پزشک صورت می گیرد. به سبب تاثیر داروی بیهوشی امکان دارد، احساس خستگی و خواب آلودگی چندین روز به طول انجامد. بروز حملات تشنج در هفته اول پس از انجام جراحی، شایع بوده و نشانگر عدم موفقیت جراحی نمی باشد. تشنج پس از جراحی عموما به سبب استرس وارد بر مغز در حین عمل، محتمل است. طول دوره بستری و زمان بازگشت به فعالیت های عادی در هر فرد متفاوت بوده و به تشخیص پزشک بستگی دارد. رایج ترین خطرات ناشی از جراحی صرع مقاوم به درمان شامل موارد زیر است:
- مشکلات حافظه
- کاهش نسبی بینایی
- افسردگی
- مشکلات خلقی
- ناراحتی معده
- تورم چشم
- تورم دور پیشانی
- درد فک
- تهوع
بروز این مشکلات به شرایط هر فرد وابسته بوده و عموما موقت رخ می دهد. آگاهی از خطرات احتمالی پیش از انجام جراحی می تواند مبتلایان را در بهبود سریع تر یاری کند.
مراقبت های پس از جراحی صرع مقاوم به درمان
طول بهبودی پس از جراحی باز، از چند هفته تا چند ماه متغیر است. جهت رفع علائمی چون سردرد، ناراحتی معده، تورم موقت پیشانی، اطراف چشم و درد فک پس از جراحی، دارو تجویز می شود. بازگشت به فعالیت های روزمره طی 4 تا 6 هفته میسر است اگرچه استراحت در دوره نقاهت ضروری می باشد. مصرف داروهای صرع تا چندین ماه پس از جراحی همچنان میبایست ادامه یابد. پس از مرخصی از بیمارستان انجام کارهای شخصی برای فرد مانعی ندارد اما در صورت مشاهده علائمی چون ضعف عضلانی، دریافت کمک توصیه می شود. علاوه بر تغییرات جسمی پس از جراحی صرع مقاوم به درمان، تغییرات اجتماعی و عاطفی نیز قابل انتظار است. از جمله تحولات روحی فرد پس از این جراحی در زیر آمده است:
- تغییر در احساسات فرد نسبت خود از رایج ترین مواردی است که افراد بعد از جراحی با آن مواجه می شوند.
- نگرانی از برگشت بیماری یکی دیگر از مشکلات اکثر بیماران است.
- نگرانی از تصویر بدن و جای زخم جراحی به ویژه در جراحی باز که نیاز به تراشیدن موها نیز دارد، محتمل است.
صحبت با پزشک متخصص قبل از انجام عمل جراحی صرع مقاوم به درمان و آگاهی از تغییرات پس از آن می تواند مبتلایان را در رفع این نگرانی ها یاری کند. همچنین مشاوره با روانشناس عصبی توصیه می شود.



