
فتق دیسک همچنین به عنوان یک لغزش دیسک یا پارگی دیسک شناخته میشود. این یکی از شایع ترین دلایل درد کمر و پا است. فتق دیسک معمولاً در قسمت تحتانی ستون فقرات اتفاق می افتد. و جراح پارگی دیسک کمر که بعنوان جراح فتق دیسک نیز آن را میشناسد باید این بیماری را درمان نماید.
اما جراح فتق دیسک یا پارگی دیسک کمر کیست؟ چه مهارت هایی دارد و چه کاری برای درمان انجام میدهد؟
در ادامه با ما همراه باشید تا به این سوالات پاسخ دهیم و علائم فتق دیسک را نیز به شما بگوییم.
فتق دیسک یا پارگی دیسک کمر چیست؟
قبل از شناخت جراح فتق دیسک یا همان جراح پارگی دیسک کمر لازم است تا بدانیم بیماری فتق دیسک چیست.
ستون مهره یا ستون فقرات از 33 مهره تشکیل شده است که توسط دیسک های اسفنجی از یکدیگر جدا می شوندبین مهره ها ، بالشتک های گرد، مسطح به نام دیسک های بین مهرهای وجود دارد که به عنوان ضربه گیر عمل میکنند.
با افزایش سن، دیسک بین مهرهای ممکن است مایعات را از دست داده و خشک شود. با این کار، دیسک اسفنجی (که بین قسمتهای استخوانی ستون فقرات قرار دارد و به عنوان “کمک فنر” عمل میکند) فشرده میشود. این حالت ممکن است به شکستن حلقه بیرونی سخت منجر شود و در نتیجه به هسته یا داخل حلقه اجازه میدهد تا بیرون برود.
به این نوع دیسک، دیسک برآمده گفته میشود. افراد در صورت مواجهه شدن با برآمدگی دیسک لازم است که سریعاً به نزد جراح فتق دیسک یا جراح پارگی دیسک کمر بروند و علائم را به او بگویند.
بیشتر فتق های دیسک در قسمت تحتانی کمر اتفاق میافتد، اگرچه ممکن است پارگی دیسک، در گردن نیز ایجاد شود. علائم و نشانه ها بستگی به جایی که دیسک قرار دارد و فشار دیسک بر روی عصب بستگی دارد. آنها معمولاً در یک طرف بدن تأثیر میگذارند.
فتق دیسک اغلب در قسمت تحتانی ستون فقرات رخ میدهد. اما ممکن است در ستون فقرات گردن و قفسه سینه نیز ایجاد شود. فتق دیسک یکی از شایع ترین دلایل درد گردن، پشت و یا پا ( سیاتیک ) و گردن درد است.
جراح فتق دیسک یا پارگی دیسک کمر کیست؟
جراح پارگی دیسک کمر جراحی است که بیماری های مربوط به آسیب های مهره کمر و فتق دیسک را شناسایی کرده و درمان میکند.
نکته مهم این است که جراح پارگی دیسک کمر همیشه بیماری های فتق دیسک کمر را با جراحی درمان نمیکند و در برخی موارد که نیاز است، پارگی دیسک کمر و فتق دیسک را با روش هایی غیر از جراحی درمان میکند.
تخصص های جراح پارگی دیسک کمر تنها به بیماری های مربوط به ناحیه کمر مربوط نمیشود. بلکه جراح فتق دیسک؛ جراح پارگی دیسک گردن و جراح ستون فقرات نیز میباشد.
علت آن نیز این است که ستون فقرات انسان، از ناحیه گردن تا انتهای کمر را شامل میشود و نخاع، مهره ها و اعصاب این قسمت ها همگی به یکدیگر متصل میباشند.
علائمی که جراح پارگی دیسک کمر به آنها توجه دارد
فتق های دیسک اغلب به هیچ وجه علائم قابل توجهی ایجاد نمیکنند. ولی جراح فتق دیسک ماهر با همین علائم خفیف نیز میتواند پارگی دیسک کمر را تشخیص دهد.
در ادامه علائمی را خواهیم گفت که شاید به نظر ساده به نظر برسند اما جراح پارگی دیسک کمر با همین علائم هم فتق دیسک را تشخیص داده و درمان را شروع مینماید.
درد در شانه و بازو
اگر پارگی دیسک در گردن شما باشد، معمولاً بیشترین درد را در شانه و بازو احساس خواهید کرد. این درد ممکن است هنگام سرفه ، عطسه یا حرکت به سمت موقعیت های معینی به بازو یا پایتان منتشر شود. درد اغلب با سوزن سوزن همراه است. از این رو جراح فتق دیسک هنگام معاینه از بیمار میخواهد که سرفه کند و یا بازو و شانه های خود را بصورت کششی به بالا بکشد.
احساس سوزن سوزن شدن
افرادی که فتق دیسک دارند، اغلب دچار بی حسی یا سوزن شدن در قسمت بدن هستند. که توسط اعصاب آسیب دیده ایجاد میشود. این سوزن سوزن شدن در کمر و قسمت های پشتی ستون فقرات احساس میشود.

احساس ضعف
ماهیچه هایی که توسط اعصاب آسیب دیده عصب دهی میشوند، ضعیف میشوند. این میتواند شما را به تلو تلو خوردن و یا بر توانایی شما در بلند کردن یا نگه داشتن وسایل تأثیر بگذارد.
جراح پارگی دیسک کمر زمانی که احساس ضعف را در فرد ببیند از او میخواهد که بر روی خط صافی راه برود و با مشاهده و بررسی نحوه راه رفتن او بیماری را میتواند تشخیص دهد.
روش های تشخیص پارگی دیسک کمر توسط جراح فتق دیسک
درست است که علائم ذکر شده میتواند به جراح پارگی دیسک کمر کمک کند که بیماری شما را تشخیص دهد. اما تا آزمایش های لازم را بیمار انجام ندهد و جواب آزمایش ها را جراح فتق دیسک مورد بررسی قرار ندهد، درمان قطعی را شروع نخواهد کرد.
روش هایی که جراح پارگی دیسک کمر با کمک آنها بصورت دقیق فتق دیسک را شناسایی میکند شامل موارد زیر است:
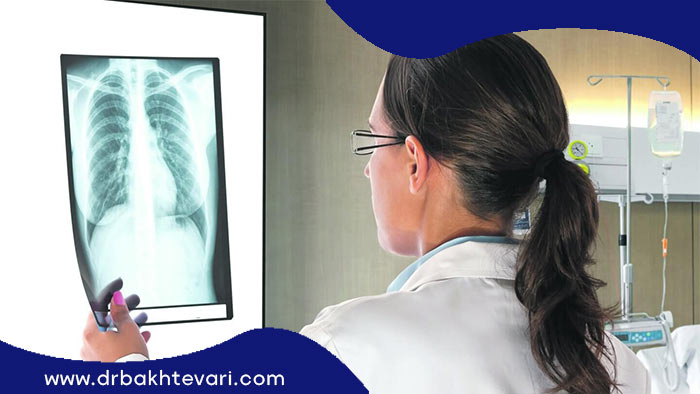
روش های عکس برداری
روش های عکس برداری روش هایی است که بیمار از قسمتی که جراح قتق دیسک مشخص کرده است با استفاده از اشعه های مخصوص عکس برداری میکند تا قسمت های داخلی ستون فقرات به خوبی قابل مشاهده شوند.
مهم ترین روش های عکس برداری برای تشخیص پارگی دیسک کمر موارد زیر است:
اشعه ایکس
ساده ترین و سریع ترین روشی که به جراح برای شناسایی فتق دیسک کمک میکند اشعه ایکس است. عکس های گرفته شده با این دستگاه پارگی دیسک کمر را دقیق نشان نمیدهند ولی به جراح پارگی دیسک کمر کمک میکند که سایر موارد مانند وجود تومور یا آسیب نخاعی را رد کند.
سی تی اسکن
سی تی اسکن گزینه دیگری است که جراح فتق دیسک از آن برای تشخیص دقیق پارگی دیسک کمر استفاده میکند. در سی تی اسکن امواج از ستون فقرات عبور کرده و تصاویر واضحی را از وضعیت درونی دیسک ها تهیه میکند.
دکتر بختوری جراح ستون فقرات و بیماری های مرتبط با پارگی دیسک گردن و کمر در مرکز تهران میباشد.
جهت دریافت نوبت ویزیت و مشاوره میتواندید با شماره 02188675360 تماس حاصل فرمایید.
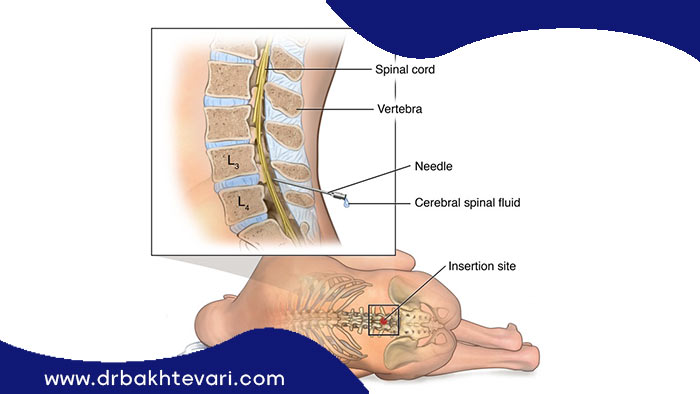
میلوگرام
در این روش به نخاع فرد یک مایع مخصوص تزریق میشود و پس از آن سی تی اسکن انجام میشود که پس از انجام سی تی اسکن در نتیجه فشار روی نخاع مشخص میشود.
آزمایشات عصبی
به غیر از روش های عکس برداری جراح فتق دیسک از روش های دیگری که آزمایشات عصبی نام دارند برای تشخیص پاره شدن دیسک کمر کمک میگیرد. این روش ها 2 نوع اند:
الکترومیوگرافی
این آزمایش جهت تشخیص میزان فعالیت های الکتریکی عضلات مختلف بدن است. از آنجایی که اعصاب محیطی از نخاع به تمامی عضلات بدن متصل شده اند. آسیب به دیسک کمر و ستون فقرات را میتوان با اندازه گیری فعالیت الکتریکی عضلات متوجه شد.
ذر الکترومیوگرافی جراح پارگی دیسک کمر یک سوزن مخصوص را وارد عضلات مختلف دست و پا میکند. و با آن میزان فعالیت های الکتریکی در آنها را اندازه گیری میکند که در صورت کم یا زیاد بودن فعالیت ها آسیب تشخیص داده میشود.

بررسی تکانه های عصبی در بخش های مختلف توسط جراح فتق دیسک
در این روش جراح الکترود های مخصوصی را در سر، قسمت پشتی کمر و بخش های مختلف بدن قرار میدهد. و با آن تکانه های الکتریکی و عنلکرد اعصاب و عضلات را مورد بررسی قرار میدهد. تا از وجود پاره شدن دیسک کمر مطلع شود.
روش های درمان جراح پارگی دیسک کمر
جراح فتق دیسک پس از تشخیص شدت بیماری روش های مختلفی را برای درمان فتق دیسک انجام میدهد. در برخی موارد که شدت بیماری و وخامت آن شدید نیست از روش های غیر جراحی استفاده میکند.
و در برخی موارد که شدت بیماری زیاد است تنها راه درمان انجام جراحی است. در ادامه به بررسی روش های درمان میپردازیم:
روش های غیر جراحی
بطور کلی اکثر افرادی که به فتق دیسک دچار میشوند نیازی به جراحی ندارند و با استفاده از روش های اصطلاحاً غیر تهاجمی درمان میشوند. این روش ها بطور کلی شامل موارد زیر است که جراح فتق دیسک یا پارگی دیسک کمر از آنها استفاده میکند:
فیزیوتراپی
امروزه پزشکان تاکید بسیاری دارند که درد ها و مشکلات ستون فقرات با خوابیدن و همیشه استراحت کردن درمان نمییابند بلکه بیمار باید مقداری تحرک داشته باشد. و حرکاتی را جهت درمان خود انجام دهد.
ارجاع به فیزیوتراپیست یکی از راه هایی است که جراح از آن برای درمان پارگی دیسک کمر استفاده میکند.

استفاده از دارو
برای کاهش درد در بیمار که بتواند روش های حرکتی را برای درمان خود انجام دهد و به زندگی روزمره خود هم برسد. جراح داروهایی را تجویز میکد.
این دارو ها یا میتوانند خوراکی باشند و انواعی از قرص ها، یا میتوانند تزریقی باشند که به بدن فرد در دوره های زمانی مشخص که پزشک تعیین میکند تزریق شوند.
روش های جراحی و تهاجمی
در برخی موارد که کمتر پیش میآید آنقدر مسکل حاد است که با جراحی باید درمان شود. یا برخی از بیماران نمیتوانند دارو مصرف نمایند و به دنبال راه حل دائمی برای درمان فتق دیسک خود هستند.
در این شرایط جراح از روش های تهاجمی استفاده میکند که شایع ترین این روش ها شامل 2 مورد زیر میشود:
میکرودیسککتومی
این روز همانطور که از اسمش پیداست با استفاده از میکروسکوپ استفاده میشود و جراح فتق دیسک در این روش مقدار کمی از دیسک را بیرون میکشد تا فشار وارده بر نخاع کم شود. با برداشته شدن فشاری که دیسک به نخاع وارد میکند درد کاهش یافته و قطع میشود.
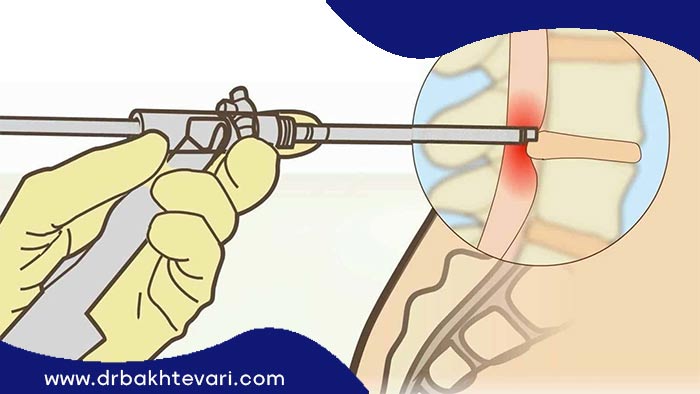
لامینکتومی
لامینکتومی روشی است که برای درد های بسیار شدید استفاده میشود و در این روش جراح پارگی دیسک کمر بخشی از استخوان کانال اطراف نخاع را برمیدارد تا فشار وارد شده بر نخاع کمتر شود.
این روش نسبت به میکرودیسککتومی تهاجمی تر بوده و بیمار به دوره نقاهت بیشتری نیاز دارد تا بهبود یابد.
روش های درمانی پارگی دیسک کمر یا فتق دیسک شامل موارد بیشتری میشوند.
برای اطلاع کامل از آنها میتوانید مقاله معرفی کامل روش های درمان فتق دیسک را مطالعه نمایید.
کلام پایانی
فتق دیسک بیماری شایعی است که اکثراً در افراد با سنین بالا اتفاق میافتد. امروزه با پیشرفت تکنولوژیز از روش های تهاجمی کمتر استفاده میشود مگز دز شرایط حاد.
در نظر داشته باشید که این بیماری علائم اختصاصی ندارد و همانطور که گفته شد درد در پاها و بازو ها نیز میتواند یکی از این علائم باشد.
اگر علائمی که ذکر شد را در خود دیدهاید نیاز است که به نزد یک جراح فتق دیسک یا پارگی دیسک کمر ماهر بروید تا در کمترین زمان پارگی را تشخیص دهد و درمان را شروع نماید.
دکتر بختوری با استفاهد از مدرن ترین روش های تشخیص و درمان در این ضمینه میتواند به خوبی شما را راهنمایی نماید و به شما در درمان بیماری پارگی دیسک کمر کمک نماید.
شماره واتس اپ مطب ایشان: 09351874506
منابع: sciatica , webmd , spine-health
دکتر بختوری
سوالات متداول
- درد دست و پا میتواند نشانه تومور نخاع باشد؟
بله. این درد اغلب با بی حسی همراه است و در صورت احساس نیاز است که به نزد جراح تومور نخاع بروید.
- عدم کنترل ادرار و روده و مثانه هم میتواند نشانه پارگی دیسک کمر باشد؟
بله. این موارد زمانی اتفاق میافتد که شدت بیماری حاد باشد و فوراً نیاز است که فرد به نزد جراح پارگی دیسک کمر برود.



8 دیدگاه ها
برای عمل پارگی دیسک گردن، نیازه قبلش کار خاصی انجام بدیم
سلام. بله
بسته به شدت آسیب ابتدا معاینات و آزمایشات لازم انجام میشود و پزشک به شما با توجه به شدت آسیب اقدامات لازم را خواهد گفت.
سلام. درد دست و پا به جز فتق دیسک میتونه نشونه چه بیماری دیگه ای مربوط به ستون فقرات باشه؟
سلام. بله
در اکثر مواقع علائم فتق دیسک میتواند با تومور نخاع یکسان باشد.
علائم دیسک گردن چیه؟
سلام برای اطلاعات کامل درباره علائم دیسک گردن مقاله جراح پارگی دیسک گردن رو مطالعه کنید.
سلام. تومور نخاع هم مثل پارگی دیسک درمان میشه؟
سلام. خیر.
برای اینکه بدانید جراح تومور نخاع چه اقداماتی و روش هایی برای درمان این بیماری انجام میدهد، مقاله مرتبط با آن را مطاله کنید.